
Миастения гравис (МГ) – хроническое аутоиммунное неврологическое заболевание, характеризующееся прогрессирующей мышечной слабостью, которая усиливается при физической нагрузке и улучшается после отдыха. Название “gravis” (тяжелая) указывает на потенциальную серьезность заболевания, хотя при надлежащем лечении большинство пациентов могут достичь значительного улучшения качества жизни.
Причины.
Причина миастении заключается в нарушении передачи нервного импульса к мышцам в нервно-мышечном соединении. Это происходит из-за:
- Аутоиммунной реакции. Иммунная система вырабатывает антитела, которые атакуют ацетилхолиновые рецепторы на поверхности мышечных клеток. Эти рецепторы необходимы для связывания ацетилхолина, нейротрансмиттера, который передает сигнал от нерва к мышце. Блокировка или разрушение этих рецепторов приводит к снижению эффективности передачи сигнала и, соответственно, к слабости мышц.
- Генетическая предрасположенность. Хотя миастения не является напрямую наследственным заболеванием, определенные гены могут повышать риск её развития.
- Распространенность миастении составляет примерно 10-20 случаев на 100 000 населения.
Симптомы.
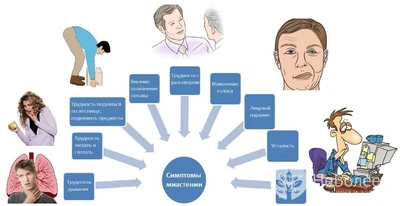
Симптомы миастении могут варьироваться по степени тяжести и локализации, но наиболее распространенные включают:
- Птоз. Опущение верхнего века (одного или обоих). Это часто является первым признаком заболевания.
- Диплопия. Двоение в глазах, также вызванное слабостью глазодвигательных мышц.
- Слабость жевательных мышц. Затруднения при жевании, быстрое утомление жевательных мышц.
- Затрудненная речь (дизартрия). Слабость мышц, участвующих в речи, приводит к гнусавости и нечеткости произношения.
- Трудности с глотанием (дисфагия). Слабость мышц глотки может приводить к поперхиванию и затруднению проглатывания пищи.
- Общая мышечная слабость. Слабость может распространяться на мышцы рук и ног, вызывая трудности при подъеме по лестнице, ходьбе и выполнении повседневных действий. Слабость обычно усиливается к вечеру или после физической активности.
- Одышка. Слабость диафрагмы и межреберных мышц может вызвать одышку.
- Мышечная слабость шеи. Сложности в поддержании головы.
Важно отметить, что симптомы могут быть непостоянными и варьировать по интенсивности.
Диагностика.
Диагностика миастении может быть сложной, так как симптомы могут быть похожи на симптомы других неврологических заболеваний. Для постановки диагноза используются следующие методы:
- Клинический осмотр. Оценка мышечной силы, рефлексов и выявление характерных симптомов (птоз, диплопия).
- Прозериновый тест. Внутривенное введение прозерина (ингибитора холинэстеразы) может временно улучшить мышечную силу у пациентов с миастенией.
- Электронейромиография (ЭНМГ). Исследование нервно-мышечной передачи для выявления снижения эффективности передачи импульса.
- Анализ крови на антитела к ацетилхолиновым рецепторам. Обнаружение антител подтверждает аутоиммунную природу заболевания.
- МРТ грудной клетки. Для исключения тимомы (опухоли вилочковой железы), которая может быть связана с миастенией.
Способы лечения.
Лечение миастении направлено на улучшение нервно-мышечной передачи и ослабление иммунной реакции. Основные методы лечения включают:
- Ингибиторы холинэстеразы: (пиридостигмин, неостигмин) – эти препараты повышают концентрацию ацетилхолина в нервно-мышечном соединении, улучшая передачу нервного импульса.
- Иммуносупрессоры: (кортикостероиды, азатиоприн, микофенолата мофетил, циклоспорин) – эти препараты подавляют иммунную систему, снижая выработку антител к ацетилхолиновым рецепторам.
- Тимэктомия: Хирургическое удаление вилочковой железы. Рекомендуется пациентам без тимомы, у которых нет значительного улучшения после медикаментозной терапии.
- Плазмаферез: Метод очистки крови от антител. Применяется для быстрого облегчения симптомов в случаях острого ухудшения состояния.
- Внутривенный иммуноглобулин (ВВИГ): Препарат, содержащий антитела, который может временно подавить аутоиммунную реакцию.
-
Лечебная физкультура (ЛФК): Это краеугольный камень лечения. Цель - поддержание силы и выносливости мышц, улучшение координации и профилактика контрактур. ЛФК разрабатывается индивидуально, учитывая текущую слабость, фазу заболевания и общую функциональную способность пациента. Важно, чтобы упражнения выполнялись в периоды ремиссии или при минимальной слабости, чтобы не усугубить симптомы. Ключевой принцип – избегать переутомления мышц.
- Физиотерапевтические методы:
- Электростимуляция: (ЧЭЛС или ФНС) может использоваться для поддержания мышечной силы и предотвращения атрофии.
- Термотерапия (тепло) и криотерапия (холод): Используются для уменьшения боли и мышечных спазмов.
- Массаж: Применяется с осторожностью и только в периоды ремиссии. Массаж может помочь расслабить мышцы, улучшить кровообращение и уменьшить боль. Не рекомендуется при сильной слабости или воспалении. Важно, чтобы массажист имел опыт работы с пациентами с неврологическими заболеваниями.
- Респираторная гимнастика и упражнения на улучшение дыхания: Важны для пациентов, у которых миастения поражает дыхательные мышцы.
- Кинезио и эрготерапия: Помогают пациентам адаптироваться к повседневной жизни, используя вспомогательные устройства и модифицируя деятельность.
|

